News
お知らせ
2019.08.19コラム
vol.06 子宮頸がん
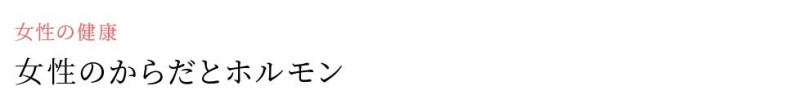

20~30歳代の女性に、子宮頸がんが急増しています。
子宮頸がんは、セックスの経験がある女性ならだれでも発症する可能性のあるがん。定期的に子宮がん検診を受けることで、子宮頸がんの予防や早期発見が可能です。

子宮頸がんは、セックスで感染するヒトパピローマウイルス(HPV)がおもな原因です。
HPVはごくありふれたウイルスで、セックスの経験がある女性の8割が1度は感染するといわれています。ただし、感染してもたいていは免疫力によってウイルスが自然に消滅。消滅せずに感染が持続したごく一部が、10年以上かかってがん化していきます。
子宮頸がんの発症のピークは30~40歳代ですが、最近はセックスの低年齢化などにより20歳代にも急増しています。
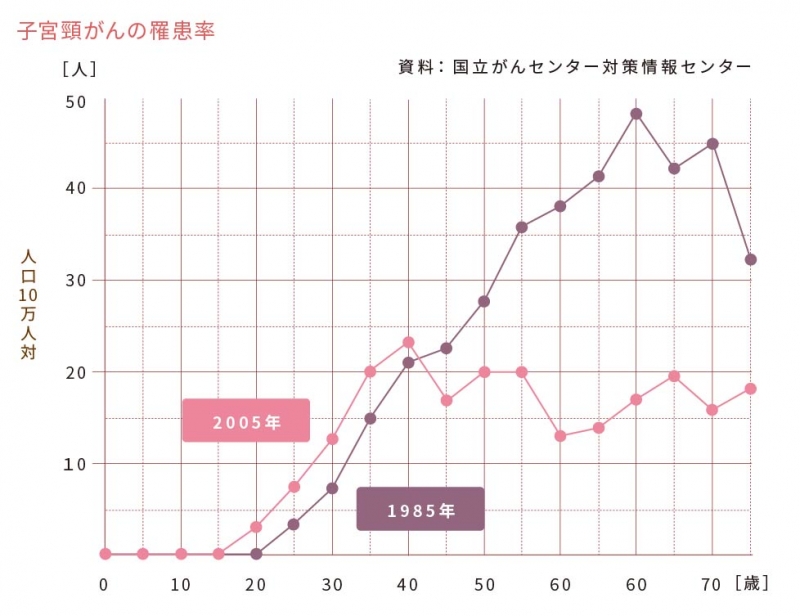

子宮頸がんは、子宮の入り口の頸部できるがん。
初期には自覚症状がないため、早期発見には子宮がん検診が欠かせません。早期に発見し、早期に治療すれば、ほぼ100%治ります。また、子宮がん検診でがんになる前の“前がん状態”もみつけられ、検診で予防できるがんでもあります。しかし、日本は子宮がん検診の受診率が低く、毎年1万人以上が子宮頸がんにかかり、3千人以上が亡くなっています。
子宮頸がんになるリスクが高い人
| – セックスを経験した年齢が低い |
| – セックスの相手が複数いる |
| – 不正出血がある(とくにセックスのあと) |
| – 黄色いおりものがある○喫煙している |
子宮頸がんワクチンは検診と併用で
日本でも子宮頸がんワクチンを接種できるようになりました。
ワクチンを接種すると、おもな原因であるヒトパピローマウイルス(HPV)の16型と18型への感染を防ぐことができます。しかし、発がん性のあるHPVはほかにも十数種類あるため、ワクチンを接種しても子宮がん検診を受けることが大切です。
| 接種対象 | 10歳以上の女性 |
| 接種回数 | 6ヶ月間の3回接種 |
| 接種費用 | 保険適用外で5万円前後 |
※ 費用は医療機関や自治体によって 異なる

子宮がん検診は、一般的に「 問診 → 内診 → 細胞診」の流れで行われます。
内診は膣内や子宮まわりにトラブルがないかをチェックするうえで欠かせない検査。細胞診は子宮頸部の細胞を採取し、異常な細胞がないかを調べます。内診も細胞診も痛みはなく、検査時間はトータルで10分程度です。
子宮頸がんの低年齢化を受け、子宮がん検診は20歳から2年に1回受診することが推奨されていますが、年1回の受診が望ましいとするドクターも少なくありません。ほとんどの自治体が費用補助を行っていますので、そうしたものもうまく活用して、1~2年に1回は子宮がん検診を受けましょう。
子宮がん検診のおもな流れ

月経周期や妊娠・出産の状況などを聞きます。

触診や視診で、膣内や子宮に異常がないかをチェックします。

綿棒のような器具で子宮頸部をこすって細胞をとり、異常がないかを調べます。

女性のからだと女性ホルモン
vol.01 女性のからだと女性ホルモン
vol.02 月経前症候群(PMS)
vol.03 月経トラブル
vol.04 子宮の病気
vol.05 不正出血・おりものの異常
vol.06 子宮頸がん
vol.07 乳がん
不調解消ケア
vol.01 肩こり
vol.02 冷え・むくみ
vol.03 肌荒れ
vol.04 便秘
vol.05 目の疲れ
vol.06 ストレス




